
Gebroken heup
U bent het ziekenhuis binnengekomen via de afdeling Spoedeisende Hulp en heeft u heup gebroken. Samen met de medisch specialist heeft u besloten dat u aan deze heup wordt geopereerd. Hier leest u informatie over deze operatie, uw opname en de herstelperiode.
Oorzaak en klachten gebroken heup
Bij oudere mensen die vallen komt een gebroken heup regelmatig voor. De oorzaak van het vallen kan verschillend zijn, zoals een stoepje dat niet is gezien of een mat waarover men uitglijdt. Ook door duizeligheid kunt u vallen. Oudere mensen hebben een grotere kans om bij het vallen iets te breken, omdat hun botten vaak brozer zijn door botontkalking.
Als u door de val uw heup heeft gebroken, is bewegen van het been erg pijnlijk. Meestal kunt u niet meer lopen of staan. Vaak ligt het been naar buiten gedraaid en lijkt het korter. Rondom de heup kan zwelling ontstaan en later een blauwe plek.
Diagnose en onderzoek
De meeste patiënten met een gebroken heup komen binnen via de Spoedeisende Hulp (SEH). De arts van de Spoedeisende Hulp onderzoekt u en laat röntgenfoto’s maken van het bekken en eventueel van het been. Op deze foto’s is meestal precies te zien of en waar het bot is gebroken. Op de SEH wordt ook uw bloed geprikt en op indicatie een foto van de longen gemaakt. Als u ouder bent dan 60 jaar of bekend bent met hartklachten wordt er een hartfilmpje gemaakt. Afhankelijk van de uitslag van de onderzoeken beoordelen andere specialisten (bijvoorbeeld een cardioloog of een internist) voor de operatie ook nog uw gezondheidstoestand.
Het heupgewricht
Een gewricht vormt de beweeglijke verbinding tussen twee botten. Het is bekleed met een laagje glad en veerkrachtig kraakbeen en wordt gesmeerd door gewrichtsvocht. Dit zorgt ervoor dat de gewrichtsvlakken gemakkelijk langs elkaar glijden. Het heupgewricht is een kogelgewricht. Het ene deel van dit gewricht heeft de vorm van een kom en het andere de vorm van een kop. Deze past precies in de kom en verbindt zo het bovenste deel van het dijbeen met het bekken. Door het heupgewricht kan het been naar alle kanten draaien. Banden, pezen en spieren zorgen voor stabiliteit van het heupgewricht. Zie figuur 1.

Een gebroken heup
Een heup kan op verschillende plaatsen breken. Zie figuur 2.
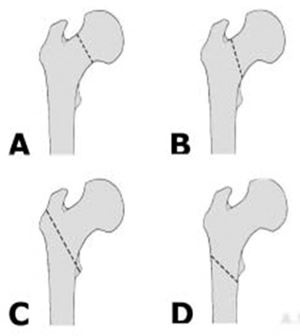
A. breuk in de hals onder de kop van het dijbeen (mediale heupfractuur)
B. breuk net boven de verdikking van het dijbeen (laterale heupfractuur)
C. breuk precies bij de verdikking van het dijbeen (pertrochantere fractuur)
D. breuk net onder de verdikking van het dijbeen (subtrochantere fractuur)
Behandeling van een gebroken heup
Een gebroken heup wordt meestal operatief behandeld. Bij een operatie kunnen de botstukken aan elkaar worden gezet met pennen, plaatjes of schroeven. Ook kan er gebruik worden gemaakt van een kophals- of heupprothese. Zie figuur 3. Dit is afhankelijk van waar de heup is gebroken, de leeftijd, de gezondheidstoestand van de patiënt en de sterkte van het bot.

A Kophalsprothese
B DHS (dynamische heupschroef)
C 3 gecanuleerde schroeven
D TFNA (Proximal Femoral Nailing System)
E Totale heupprothese
Om complicaties te voorkomen streven wij ernaar u binnen 24 uur na opname te opereren. Dit is volgens de algemene landelijke richtlijn.
De opname
Vanaf de Spoedeisende Hulp wordt u meestal opgenomen op de Spoedafdeling of op de afdeling Traumatologie. Op deze afdeling blijft u tot aan de operatie. Een verpleegkundige geeft u informatie over de gang van zaken rond de operatie. Ook stelt zij u vragen over uw gezondheid, voedingstoestand, medicijngebruik en uw thuissituatie.
Een voorlichtingsfilm over de opname op de afdeling geriatrische traumatologie kunt u vinden op het YouTube-kanaal van Rijnstate.
Een heupfractuur is altijd een spoedopname. U kunt zich niet op deze opname voorbereiden. Wij vragen uw familie thuis spullen voor u op te halen, die u in het ziekenhuis nodig heeft:
- medicijnen die u gebruikt in de originele verpakkingen of een actueel medicatieoverzicht)
- toiletspullen
- hulpmiddelen en/of protheses, zoals bril en hoorapparaat
- voldoende ondergoed en comfortabele (nacht)kleding, bij voorkeur wijde bovenkleding met voorsluiting
- boeken/tijdschriften
- goed ingelopen, stevige platte schoenen
Wij raden u aan om sieraden en ander kostbaarheden mee te geven aan uw familie. Het ziekenhuis is niet aansprakelijk als u ze kwijtraakt.
Preoperatief onderzoek en verdoving
De anesthesioloog bespreekt met u op welke manier u verdoofd wordt tijdens uw operatie. Ook krijgt u een lichamelijk onderzoek. De anesthesioloog schat in welke risico’s er aan uw operatie en de anesthesie verbonden zijn en hoe we deze risico’s kunnen beperken. Bij een operatie aan een gebroken heup kunt u een ruggenprik of algehele narcose krijgen. Welke verdoving u krijgt hangt af van uw voorkeur, leeftijd, uw algehele conditie en van eventuele eerdere operaties.
Voorbereiding op de operatie
- Op de Spoedeisende Hulp krijgt u een infuus. Hiermee dienen wij u vocht en medicijnen (pijnstilling, antibiotica en narcosemiddelen) toe.
- Als u dezelfde dag nog wordt geopereerd, mag u direct niets meer eten of drinken. Als u de volgende dag wordt geopereerd mag u tot ‘s avonds 0.00 uur nog eten en drinken. Daarna moet u nuchter blijven. U mag alleen iets drinken als de verpleegkundige dit aangeeft.
- Bij vrouwen wordt op de SEH een urinekatheter ingebracht (bij mannen gebeurt dit op de operatiekamer).
- Voor de operatie moet u uw horloge en sieraden afdoen en make-up verwijderen.
- Als u een gebitsprothese heeft, doet u deze uit op de operatiekamer. Daarvoor krijgt u een gebitsbakje (met uw gegevens erop).
- Als u algehele narcose krijgt, moet u voor de operatie uw contactlenzen uitdoen.
- Op de afdeling krijgt u operatiekleding aan.
- Het kan zijn dat u van de verpleegkundige medicijnen krijgt ter voorbereiding op de operatie.
De operatie
De orthopedisch chirurg (in opleiding) of een chirurg (in opleiding) opereert u. Tijdens de operatie bent u onder voortdurende controle van de anesthesioloog en anesthesieassistent. Zij houden uw ademhaling, hartslag en bloeddruk in de gaten.
Kophals- of totale heupprothese
De arts maakt een snee aan de zijkant van uw bovenbeen en schuift de spieren opzij. Na opening van het gewrichtskapsel wordt de heupkop uit de kom gehaald en onder de botbreuk bij de verdikking van het dijbeen afgezaagd. Daarna bevestigt de arts de nieuwe heupkop met de steel in het dijbeen. Als u een totale heupprothese krijgt, plaatst de arts ook nog een heupkom in de kom van het bekken. De wond wordt gehecht met een soort nietjes (agraven) die twee weken na de operatie verwijderd moeten worden.
Botstukken aan elkaar zetten met pennen, plaatjes of schroeven
U krijgt kleine sneetjes in de huid van het bovenbeen en aan de zijkant van de heup. Terwijl de arts uw gebroken heupbeen aan elkaar zet, worden er steeds röntgenfoto’s gemaakt om de stand van het materiaal en van de breukvlakken ten opzichte van elkaar te controleren. De wond wordt gehecht met hechtingen die vanzelf oplossen, of met draadhechtingen of nietjes (agraven) die twee weken na de operatie verwijderd moeten worden.
Na de operatie
Na de operatie ligt u nog een poosje op de uitslaapkamer totdat de verdoving is uitgewerkt. Via het infuus krijgt u extra vocht toegediend. Vanaf de uitslaapkamer gaat u naar de verpleegafdeling. Daar belt de verpleegkundige uw contactpersoon. Het kan ook zijn dat u voor extra controle een nacht op de afdeling Medium Care blijft. De verpleegkundige van de afdeling geeft u dan informatie over de Medium Care, over uw verblijf op de afdeling. Als alles goed gaat, mag u de dag na de operatie naar de verpleegafdeling.
Het been kan gezwollen en pijnlijk zijn. Dit komt ook omdat u gevallen bent waardoor het omliggende weefsel gekneusd is.
Injecties tegen trombose
Om trombose te voorkomen, krijgt u dagelijks via een onderhuidse injectie antistollingsmiddelen. Deze injecties krijgt u vanaf de operatiedag vijf weken lang. Tijdens uw opname leert u van de verpleegkundige hoe u zichzelf kunt injecteren. Als u al antistollingsmiddelen gebruikt, kan het in uw geval anders zijn. De arts zal dit met u bespreken. Als er een kophals prothese- of totale heup-prothese is geplaatst, krijgt u meteen na de operatie aquacel verband. Dit verband blijft zeven dagen zitten.
Heeft u pijn?
U kunt na de operatie pijn hebben. Geef dit vooral door aan de arts of de verpleegkundige. Zij vinden het belangrijk dat u zo min mogelijk pijn heeft. U krijgt dan medicijnen tegen de pijn. Elke dag wordt bijgehouden hoeveel pijn u nog heeft. In de informatie over pijnregistratie vindt u meer informatie hierover.
Mogelijke complicaties
- Alle operaties brengen risico’s en ongemakken met zich mee zoals trombose, longontsteking, nabloeding en wondinfectie.
- Een wondinfectie is een vervelende complicatie. Het kan weefselbeschadiging geven, waarvoor weer een operatie nodig is. Als u meer pijn krijgt, de huid zwelt en rood is en koorts krijgt, neem dan altijd contact met ons op. Doe dat ook als er vocht of pus uit de wond komt.
- Omdat u tijdens en vlak na de operatie veel stil ligt in bed en niet zo snel ter been bent, kan er een verstopping van een bloedvat in het been (trombose) ontstaan. Wanneer dit niet behandeld wordt, kan er een stolsel naar de longvaten of hersenvaten schieten. Dit kan zeer ernstige gevolgen hebben. Om dit te voorkomen krijgt u vijf weken lang elke dag een injectie met een antistollingsmiddel.
- Bij de operatie worden sneden in de huid gemaakt. Er kan daardoor een huidzenuw worden beschadigd. De huid eromheen kan daarna wat doof aanvoelen of juist extra gevoelig zijn. Meestal verdwijnen deze klachten in de loop van de tijd.
- Als er een totale heupprothese of een kophalsprothese is geplaatst, komt het soms voor dat de kop uit de kom van de heup schiet. Vooral de eerste zes weken na de operatie is de kans hierop groter. Dit komt omdat het gewrichtskapsel van de heup bij de operatie is opengemaakt en enige weken nodig heeft om te herstellen. Er wordt een hoofdkussen tussen uw benen gelegd. U mag op beide zijden liggen of slapen met een dik kussen (of een opgerolde deken) tussen de benen. De verpleegkundigen en de fysiotherapeut zullen uitleggen hoe u het uit de kom schieten van de heupkop kunt voorkomen.
- Doordat de heup gebroken is, kan er een beenlengteverschil ontstaan. Het been kan korter worden aan de kant waarvan de heup gebroken is, omdat de uiteinden van de botstukken wat over elkaar kunnen schuiven. Wanneer het verschil meer dan één centimeter bedraagt en leidt tot klachten, adviseren we in veel gevallen een verhoogde schoenzool om het beenlengteverschil te corrigeren. We raden aan dit na zeven weken te doen, na een bezoek aan de verpleegkundig specialist of orthopedisch chirurg. Na het plaatsen van een totale heupprothese of een kophalsprothese kan het been langer worden. Om een betere passing van de heupprothese te krijgen is soms enige beenverlenging onontkoombaar. Meestal is het beenlengteverschil van tijdelijke aard door een disbalans van de heupspieren.
Aandachtspunten na de operatie
Op de eerste of tweede dag na de operatie bespreekt de verpleegkundige een aantal onderwerpen met u en of uw familie. U krijgt een uitleg gegeven over de operatie, het revalidatieproces en de verblijfsduur in het ziekenhuis. Daarnaast krijgt u informatie over osteoporose (botontkalking), decubitus (doorliggen), delier (acute verwardheid) en voeding. Hieronder lichten we deze onderwerpen kort toe.
Osteoporose
Bij mensen met osteoporose (botontkalking) is er na een val een verhoogde kans op botbreuken. Daarom krijgen patiënten tussen de 50 en 80 jaar die hun heup hebben gebroken een botdichtheidmeting (DEXA scan). Dit onderzoek vindt gemiddeld 3 maanden na de operatie plaats. Als er bij u osteoporose wordt vastgesteld, krijgt u een uitnodiging voor een gesprek met een verpleegkundig consulent en een internist op de osteoporosepoli. Zij vertellen u meer over de behandeling van osteoporose. In de informatie over Osteoporose en over Osteoporose en voeding vindt u meer informatie over de behandeling.
Decubitus (doorliggen)
Decubitus (doorliggen) is een beschadiging van de huid die kan ontstaan wanneer men lang in één houding ligt. Als u langdurig zit of ligt, worden de kleine bloedvaatjes in uw huid dichtgedrukt. Hierdoor krijgen de cellen in de huid te weinig zuurstof en voedingsstoffen en raken de bloedvaatjes beschadigd. De huid ziet dan rood en kan stuk gaan. Vooral uw stuit, hielen en heupen kunnen gevoelig zijn voor decubitus. Als u ouder bent, is de kans op decubitus groter, omdat uw huid en bloedvaatjes minder veerkrachtig zijn dan die van jonge mensen. Het is daarom belangrijk dat u voldoende beweegt en genoeg eet en drinkt. De verpleegkundige geeft u uitleg en instructies om decubitus te voorkomen. Op onze website leest u meer informatie over Doorliggen voorkomen.
Delier (in de war)
Als u ouder bent dan 70 jaar, schat de verpleegkundige op de Spoedafdeling met behulp van vragenlijsten in hoe groot de kans is dat u tijdens of na de operatie verward raakt. Deze vorm van acute verwardheid heet delier. Dit is wat anders dan dementie. Een delier gaat over het algemeen over. Ze treedt op doordat het hele lichaam ontregeld is. Als uit de uitkomsten van de vragenlijsten blijkt dat de kans op een delier verhoogd is, houden de verpleegkundigen de eerste drie tot vijf dagen een delier registratie bij.
Om de kans op een delier zo klein mogelijk te houden, worden zo nodig speciale medische of verpleegkundige maatregelen getroffen. Ook wordt de geriater (ouderenspecialist) geraadpleegd. Ondanks al deze voorzorgsmaatregelen kan na de operatie toch een delier optreden. Iemand met een delier is afwisselend onrustig of apathisch en reageert vreemd. De patiënt lijkt dromerig, kan zich niet concentreren en is vergeetachtig. Men weet vaak niet waar men is, kan niet logisch denken, herkent dierbare personen niet meer, spreekt wartaal en ziet dingen die er niet zijn (waanbeelden). Als u of uw familie merkt dat u geestelijk anders functioneert, is het verstandig dit bij de verpleegkundige te melden.
Als er bij u sprake is van een delier, informeert de verpleegkundige u en uw familie wat dit inhoudt. Informatie hierover staat ook in de folder “In de war”.
Voeding
Gezond eten is belangrijk als u ziek bent of herstelt na een medische ingreep.
Gevolgen van ondervoeding
Als u te weinig eet, loopt u het risico ondervoed te raken. Ook kan ziek zijn meer energie van uw lichaam vragen. Door minder te eten dan u nodig heeft, krijgt u te weinig eiwitten, vitamines, mineralen en energie (kcal) binnen. Het lichaam gebruikt dan reservevoorraden uit vet- en spierweefsel. Zo worden vet en spieren afgebroken. Door de afbraak van spieren kunt u meer moeite hebben met het uitvoeren van de dagelijkse activiteiten
U kunt ook last krijgen van de volgende problemen:
- sneller moe voelen;
- minder kracht hebben;
- (vaker) vallen;
- minder zin hebben om te eten;
- sneller en ernstiger ziek worden;
- sneller infecties krijgen;
- slechtere wondgenezing.
Voorkomen en behandelen van ondervoeding tijdens uw opname
Om ondervoeding te voorkomen en/of te behandelen krijgt u tijdens uw opname energie- en eiwitrijke voeding aangeboden. Eiwit is belangrijk voor de opbouw en het onderhouden van de spieren. Uw lichaam gebruikt ook eiwit bij de genezing van wonden.
Waar zit eiwit in?
Dierlijke producten zoals vlees, vis, kip, eieren, kaas en zuivelproducten bevatten eiwitten. Ook komt eiwit (in mindere mate) voor in brood, noten en peulvruchten zoals bruine en witte bonen.
Wat kunt u zelf doen?
Kies tijdens uw opname voor zuivelproducten, hartig beleg en een ei.
Als u moeite heeft met het eten van vaste voeding zoals brood, beschuit of knäckebröd, kunt u ook kiezen voor een pap, vla, (vruchten)yoghurt of kwark.
Kies dranken waar energie in zit zoals vruchtensap, zuiveldranken en siroop. Koffie, thee en water bevatten geen energie.
Wanneer het u niet lukt om voldoende te eten of te drinken volgt er een gesprek met een diëtist. Als het nodig is kan er gebruik gemaakt worden van drinkvoeding.
Voeding na herstel
Het is niet nodig om deze voedingsadviezen blijvend op te volgen. Als u weer hersteld of op gewicht bent, kunt u uw oude eetpatroon weer oppakken. Voor adviezen over goede voeding kunt u terecht op de site van het Voedingscentrum (www.voedingscentrum.nl).
Fysiotherapie
Oefeningen in het ziekenhuis
De fysiotherapeut komt doordeweeks iedere dag bij u langs om te oefenen. Als het nodig is krijgt u ook in de weekenden en op feestdagen fysiotherapie. U begint met oefenen in bed. Daarna leert u makkelijker uit bed te komen. Ook krijgt u oefeningen in de stoel. Als u daar aan toe bent leert u lopen met een looprekje, rollator of elleboogkrukken onder begeleiding van de fysiotherapeut. Iedereen herstelt in zijn eigen tempo. Daar houden wij rekening mee.
Oefeningen voor thuis
Tijdens uw ziekenhuisopname heeft de fysiotherapeut u oefeningen voor uw heup aangeleerd. Doe deze oefeningen ook thuis. Doe ze 3 keer per dag en bouw het rustig uit tot 15 á 20 keer per dag.
In rugligging
- Knie strekken.
- Knie optrekken.
- Been gestrekt over de onderlaag naar buiten schuiven.
- Bilspieren aanspannen.
In zit
- Knie strekken, waarbij het bovenbeen op de stoel blijft rusten.
- Knie optrekken richting borst. Bij een kophalsprothese of totale heupprothese gaat u niet verder dan 90°, volgens de instructies van de fysiotherapeut.
- Knieën zover mogelijk spreiden.
In stand (houdt u met beide handen ergens aan vast)
- Benen om beurten zijwaarts heffen
- Benen om beurten achterwaarts heffen
- Knieën om beurten voorwaarts heffen.
Na de opname
Meestal heeft u vier tot vijf dagen na uw opname geen medische behandeling meer nodig. U moet nog wel verder revalideren. Afhankelijk van uw herstel en de vorderingen die u maakt, is het soms mogelijk dat u vanuit het ziekenhuis rechtstreeks naar huis gaat. Dit hangt af van uw thuissituatie en de hulp die u daar kunt krijgen.
De verpleegkundige bekijkt samen met u en eventueel uw familie welke zorg u nodig heeft. Daarna wordt het transferbureau ingeschakeld.
Als u gaat revalideren in een verpleeghuis dan wordt u opgenomen op een speciale revalidatie-unit. Rijnstate werkt hiervoor nauw samen met de verpleeghuizen Regina Pacis, Pleyade Revalidatie, Oranje Nassau Oord, Liemerije, de Lingehof, Intermezzo en de Valkenburcht. Met deze verpleeghuizen zijn duidelijke afspraken gemaakt over het verdere revalidatietraject.
Als u verward bent of tijdens uw opname een periode van acute verwardheid heeft doorgemaakt, kunt u meestal gaan revalideren in Pleyade Revalidatie. Hier vindt u de zorg die u nodig heeft.
De opname in het ziekenhuis kan langer nodig zijn bij complicaties of als de arts dat nodig vindt.
Transferbureau voor acute ouderenzorg
Als er na uw ontslag uit het ziekenhuis extra zorg wenselijk is, wordt het transferbureau door de verpleegkundige ingeschakeld. Het Transferbureau Eerstelijns verblijf (ELV) is een informatieloket om acute ouderenzorg te regelen. De transferfunctionaris bekijkt welke hulp er precies nodig is en of u in aanmerking komt voor deze zorg. Daarna regelt zij voor u de indicatiestelling en de aanmelding bij een verpleeghuis of de thuiszorg. Als er een (tijdelijke) opname of revalidatie in het verpleeghuis nodig is, kunt u een voorkeur voor één van de verpleeghuizen aangeven. De transferfunctionaris houdt rekening met uw voorkeur, maar kan in verband met eventuele wachtlijsten niet garanderen dat u uiteindelijk ook in het verpleeghuis van uw keuze terecht kunt.
Naar huis of revalideren in een zorghotel of herstellingsoord
Soms gaat het herstel in het ziekenhuis zo voorspoedig dat men naar huis kan. Ook is het mogelijk om te revalideren in een zorghotel of herstellingsoord. De kosten hiervoor zijn van voor u. Het ziekenhuis tekent geen medische verklaring voor noodzakelijk verblijf in het zorghotel of herstellingsoord.
Mogelijkheden vervoer
U kunt in een personenauto naar huis, het zorghotel of herstellingsoord vervoerd worden door familie of kennissen. Dit is de meest voorkomende wijze van vervoer. Een andere mogelijkheid is om gebruik te maken van een (rolstoel)taxi. Dit vervoer krijgt u niet vergoed vanuit het ziekenhuis. Het is verstandig om uw familie te laten informeren bij uw zorgverzekeraar of u voor een eenmalige vervoersregeling in aanmerking komt. Krijgt u van de zorgverzekeraar geen vergoeding voor het vervoer, houdt u er dan rekening mee dat u de taxikosten naar huis contant moet betalen. Het ziekenhuis tekent hiervoor geen medische verklaring. U kunt ook gebruik maken van de Regiotaxi. Deze is goedkoper, maar u moet er wel lid van zijn (en vergeet uw pasje niet). Het ziekenhuis regelt de (rolstoel)taxi voor u. Maakt u gebruik van een rolstoeltaxi, dan is het de bedoeling dat u (of iemand anders voor u) voor het ontslag zelf een rolstoel regelt en ervoor zorgt dat de rolstoel op de dag van ontslag op de afdeling aanwezig is. Hiervoor kunt u bij de uitleen van de thuiszorg terecht. De rolstoelen zijn inklapbaar.
Aanbieders hulpmiddelen
Indien u naar huis gaat kan u de volgende hulpmiddelen lenen bij de thuiszorgwinkel voor maximaal zes maanden:
- toiletverhoger
- bedklossen
- badplank
- douchestoel
Hulpmiddelen die u zelf kunt aanschaffen staan hieronder genoemd. Deze hulpmiddelen zijn over het algemeen verkrijgbaar bij thuiszorgwinkels of in de reguliere winkels zoals de Blokker of Gamma.
- helping hand (grijpstok)
- lange schoenlepel
- kousen aantrekhulp
- elastische schoenveters
- draaischijf voor in de auto
- stoelpootverhogers (olifantenpoten per set)
Fysiotherapie thuis, in een zorghotel of herstellingsoord
Eenmaal thuis doet u de oefeningen die de fysiotherapeut van het ziekenhuis u heeft geleerd. De revalidatie wordt voortgezet onder begeleiding van een fysiotherapeut bij u in de buurt. U krijgt hiervoor een machtiging en overdracht mee. Het is afhankelijk van uw zorgverzekering of u alle behandelingen vergoed krijgt. U kunt hiernaar informeren bij uw zorgverzekeraar. U neemt zelf contact op met een fysiotherapiepraktijk in uw woonomgeving. Bij patiënten die gaan revalideren in een zorghotel of herstellingsoord, bespreekt de fysiotherapeut daar met u of het nodig is dat u thuis nog fysiotherapie krijgt.
Gevoelige heup
Afhankelijk van de ernst van de val, de uitgevoerde operatie en individuele factoren, kan de plek waar u geopereerd bent nog enige tijd gevoelig zijn. De eerste tijd zullen uw been en het gebied rondom de wond wat opgezet zijn en warm aanvoelen. Dit wordt langzaamaan minder. Ook is het mogelijk dat u bloeduitstortingen (blauwe plekken) heeft. Die kunnen naar beneden in de kuit en voet zakken, maar deze verdwijnen vanzelf. Het kan zijn dat de spieren rondom de heup wat korter zijn geworden waardoor u wat last blijft houden van stijfheid.
Als de wond gehecht is met onoplosbare hechtingen of nietjes (agraven) dan moeten deze twee weken na de operatie door een (huis)arts of verpleegkundige worden verwijderd. Voor het verwijderen van de nietjes krijgt u een tangetje mee naar huis.
Controle afspraak bij de verpleegkundig specialist
Afhankelijk van het type operatie komt u zes tot twaalf weken na thuiskomst op controlebezoek bij de verpleegkundig specialist op de polikliniek orthopedie. Als het nodig is vanwege uw operatie wordt er dan een röntgenfoto van de heup gemaakt. De verpleegkundig specialist onderzoekt hoe uw heup functioneert en geeft u adviezen over dagelijkse handelingen, welke loophulpmiddelen u mag gebruiken en over uw verdere revalidatie.
Adviezen
- Om trombose te voorkomen krijgt u vijf weken lang dagelijks via een onderhuidse injectie een antistollingsmiddel toegediend.
- Laat u de eerste weken helpen bij dagelijkse activiteiten zoals wassen, aankleden en eventuele huishoudelijke klusjes.
- Doe de oefeningen die de fysiotherapeut in het ziekenhuis of verpleeghuis u heeft aangeleerd. Dit zorgt voor een snellere genezing.
- Het lopen met rollator of krukken: u blijft de rollator / krukken gebruiken op de manier die de fysiotherapeut van het ziekenhuis en/of van het verpleeghuis u heeft geleerd.
- Traplopen (met krukken): bij het traplopen moet u altijd de leuning gebruiken en de krukken in de andere hand nemen. Bij het omhoog gaan eerst het niet geopereerde been en dan het andere been en de kruk bijzetten. Bij het omlaag gaan eerst de kruk en het geopereerde been, daarna het andere been bijzetten.
Autorijden en buiten fietsen mag u meestal weer zes weken na de operatie. De verpleegkundig specialist zal hierover adviezen geven als u bij haar op controle komt. Fietsen op de hometrainer mag al eerder.
Zie voor advies over de wondverzorging en pijnstilling de informatie over ‘Na een opname bij orthopedie, chirurgie en traumatologie’.
Speciale adviezen voor de eerste zes weken na de operatie wanneer u een kophals- of totale heupprothese heeft gekregen:
- U mag op beide zijden liggen maar plaats wel een kussen (of opgerolde deken) tussen uw benen.
- Ga aan de kant van uw geopereerde heup uit bed.
- Zorg dat u comfortabel zit en makkelijk op kan staan. Zit bij voorkeur op een hoge stoel met armleuningen waarbij een hoek van 90° of groter aan te bevelen is. Ook mag u niet hurken.
- Vermijd onverwachte bewegingen. Het gewrichtskapsel biedt nog onvoldoende stevigheid, zodat de kop uit de kom kan schieten.
- Gebruik zo nodig hulpmiddelen als een toiletverhoger, een lange schoenlepel, een ‘helping hand’, elastische veters en beugels in douche of toilet. Deze hulpmiddelen zijn verkrijgbaar bij een thuiszorgwinkel bij u in de buurt.
- Voorkom dat u bij voorover buigen (flexie) uw knie naar binnen draait (endorotatie). Denk hieraan bij het aan- of uittrekken van schoenen of sokken.
Implantaatgegevens
Een implantaat is een medisch hulpmiddel dat in uw lichaam is geplaatst. Denk hierbij bijvoorbeeld aan een heup- of borstprothese, een pacemaker, of platen en schroeven. Wilt u meer weten over uw implantaat of prothese? Kijk dan in uw dossier op Mijn Rijnstate in het menu onder 'Implantaten'. Hier vindt u informatie als de naam, het type implantaat, het serienummer, en de datum waarop u uw implantaat heeft gekregen.



